Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin - Kliniknews
Juni 2025 - Innovative Katheter-Herzklappe erstmalig im Rhein-Maas Klinikum implantiert - erweiterte Perspektiven dank neuartigem Verfahren für schwer herzkranke Menschen.
 In unserer Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin wurde vor kurzem erstmals das innovative TricValve-Verfahren angewendet. Das Team um Chefarzt Prof. Dr. Michael Becker, unterstützt vom Geschäftsführenden Oberarzt Dr. Dejan Nachoski und Oberärztin Dr. Wiebke Mörsen, führte den Eingriff durch, mit dem weltweit bislang nur etwa 1.000 Patienten behandelt wurden. Damit ist das RMK eines von fünf Zentren in NRW, das dieses Verfahren anbietet.
In unserer Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin wurde vor kurzem erstmals das innovative TricValve-Verfahren angewendet. Das Team um Chefarzt Prof. Dr. Michael Becker, unterstützt vom Geschäftsführenden Oberarzt Dr. Dejan Nachoski und Oberärztin Dr. Wiebke Mörsen, führte den Eingriff durch, mit dem weltweit bislang nur etwa 1.000 Patienten behandelt wurden. Damit ist das RMK eines von fünf Zentren in NRW, das dieses Verfahren anbietet.
Das TricValve-System kommt bei schwerer Undichtigkeit der Trikuspidalklappe im rechten Herzen zum Einsatz, insbesondere, wenn herkömmliche Herzoperationen oder andere, häufigere Katheterverfahren nicht möglich sind. Dieses Verfahren eröffnet vielen Patientinnen und Patienten, die bislang als nicht behandlungsfähig galten, neue Perspektiven.
Mai 2025 - Hohe Expertise am RMK: Prof. Dr. med. Michael Becker ist wissenschaftlicher Beirat der Deutschen Herzstiftung
 Die Deutsche Herzstiftung hat Prof. Dr. med. Michael Becker in ihren Wissenschaftlichen Beirat berufen. Unser Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin wird als Herzspezialist in Zukunft das ehrenamtlich tätige Gremium der Patientenorganisation unterstützen.
Die Deutsche Herzstiftung hat Prof. Dr. med. Michael Becker in ihren Wissenschaftlichen Beirat berufen. Unser Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin wird als Herzspezialist in Zukunft das ehrenamtlich tätige Gremium der Patientenorganisation unterstützen.Im Rahmen einer kleinen Feierstunde in der Klinik übergaben Dr. Andrea Marliani (l.) und Lutz Heisterbaum (r.), ehrenamtliche Beauftragte der Deutschen Herzstiftung, die Berufungsurkunde in den wissenschaftlichen Beirat der gemeinnützigen Organisation an Prof. Becker.
Dem hochkarätig besetzten Gremium gehören führende Kardiologen, Herz- und Gefäßchirurgen sowie Wissenschaftler von Herz-Kreislauf- Erkrankungen an. Es berät den Vorstand der Herzstiftung ehrenamtlich in allen medizinischen Fragen, bei der Mittelvergabe, wirkt bei Medienanfragen mit und unterstützt die bundesweiten Aufklärungsaktionen.
Wir freuen uns über die Berufung und das Engagement unseres Kardiologischen Chefarztes!
Oktober 2024 - Chefarzt der Klinik für Kardiologie veröffentlicht Buch über das weibliche Herz

Gendermedizin hat sich unser Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin, Prof. Dr. med. Michael Becker, schon seit vielen Jahren auf seine Fahnen geschrieben.
Nach der Gründung des ersten Zentrums für Frauenherzen Deutschlands im Jahr 2018 und der Behandlung tausender Frauen aus der gesamten Republik (und auch darüber hinaus), folgt nun der nächste Schritt: Unter dem Titel „Herzenssache: Warum Frauenherzen anders schlagen“ hat er vor kurzem ein Buch veröffentlicht, das sich genau diesem Thema widmet.
Denn nach wie vor dominiert in der Medizin die Auffassung, dass Frauen und Männer im Prinzip anatomisch gleicht sind, weshalb sie auch gleich diagnostiziert, behandelt und medikamentiert werden können. Das weibliche Herz unterscheidet sich jedoch vom männlichen. So kann sich beispielsweise ein Herzinfarkt bei Frauen grundlegend anders bemerkbar machen.
In seinem Buch plädiert Professor Becker mit zahlreichen Fallbeispielen für eine geschlechtergerechte und -spezifische Kardiologie und Medizin. Schauen Sie gern mal rein!
Nach der Gründung des ersten Zentrums für Frauenherzen Deutschlands im Jahr 2018 und der Behandlung tausender Frauen aus der gesamten Republik (und auch darüber hinaus), folgt nun der nächste Schritt: Unter dem Titel „Herzenssache: Warum Frauenherzen anders schlagen“ hat er vor kurzem ein Buch veröffentlicht, das sich genau diesem Thema widmet.
Denn nach wie vor dominiert in der Medizin die Auffassung, dass Frauen und Männer im Prinzip anatomisch gleicht sind, weshalb sie auch gleich diagnostiziert, behandelt und medikamentiert werden können. Das weibliche Herz unterscheidet sich jedoch vom männlichen. So kann sich beispielsweise ein Herzinfarkt bei Frauen grundlegend anders bemerkbar machen.
In seinem Buch plädiert Professor Becker mit zahlreichen Fallbeispielen für eine geschlechtergerechte und -spezifische Kardiologie und Medizin. Schauen Sie gern mal rein!
März 2024 - Die neuste Version des kleinsten Herzschrittmachers der Welt wird in Würselen eingesetzt
E Einem Patienten, bei dem das Einsetzen eines konventionellen Herzschrittmachers nicht möglich war, hat der Geschäftsführende Oberarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin des Rhein-Maas Klinikums, Dr. Dejan Nachoski, mit der neusten Version eines Schrittmachers, der etwa so groß wie eine große Vitaminkapsel ist, weiterhelfen können. „Der Eingriff ist ohne jede Komplikation verlaufen. Den Patienten haben wir am nächsten Tag nach Hause entlassen“, berichtet er freudig. Miniherzschrittmacher ohne Drähte kommen weltweit seit Jahren zum Einsatz – auch seit vielen Jahren erfolgreich im RMK. Etwa 200.000 Betroffene tragen ein solches Gerät in ihrer Brust. Jetzt ist eine neue Generation auf dem Markt. Diese birgt einen erheblichen Vorteil: die Laufzeit der Batterie. Während andere Herzschrittmacher etwa nach zehn Jahren ausgetauscht werden müssen, sollen die Batterien der neusten Variante nach Angaben des Herstellers bis zu 17 Jahre halten. „Da viele der betroffenen Patienten schon im fortgeschrittenen Alter sind, bedeutet das für sie, dass sie wahrscheinlich mit einem einzigen Schrittmacher auskommen und kein weiterer Eingriff nötig ist“, berichtet Prof. Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin.
Einem Patienten, bei dem das Einsetzen eines konventionellen Herzschrittmachers nicht möglich war, hat der Geschäftsführende Oberarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin des Rhein-Maas Klinikums, Dr. Dejan Nachoski, mit der neusten Version eines Schrittmachers, der etwa so groß wie eine große Vitaminkapsel ist, weiterhelfen können. „Der Eingriff ist ohne jede Komplikation verlaufen. Den Patienten haben wir am nächsten Tag nach Hause entlassen“, berichtet er freudig. Miniherzschrittmacher ohne Drähte kommen weltweit seit Jahren zum Einsatz – auch seit vielen Jahren erfolgreich im RMK. Etwa 200.000 Betroffene tragen ein solches Gerät in ihrer Brust. Jetzt ist eine neue Generation auf dem Markt. Diese birgt einen erheblichen Vorteil: die Laufzeit der Batterie. Während andere Herzschrittmacher etwa nach zehn Jahren ausgetauscht werden müssen, sollen die Batterien der neusten Variante nach Angaben des Herstellers bis zu 17 Jahre halten. „Da viele der betroffenen Patienten schon im fortgeschrittenen Alter sind, bedeutet das für sie, dass sie wahrscheinlich mit einem einzigen Schrittmacher auskommen und kein weiterer Eingriff nötig ist“, berichtet Prof. Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin.
 Einem Patienten, bei dem das Einsetzen eines konventionellen Herzschrittmachers nicht möglich war, hat der Geschäftsführende Oberarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin des Rhein-Maas Klinikums, Dr. Dejan Nachoski, mit der neusten Version eines Schrittmachers, der etwa so groß wie eine große Vitaminkapsel ist, weiterhelfen können. „Der Eingriff ist ohne jede Komplikation verlaufen. Den Patienten haben wir am nächsten Tag nach Hause entlassen“, berichtet er freudig. Miniherzschrittmacher ohne Drähte kommen weltweit seit Jahren zum Einsatz – auch seit vielen Jahren erfolgreich im RMK. Etwa 200.000 Betroffene tragen ein solches Gerät in ihrer Brust. Jetzt ist eine neue Generation auf dem Markt. Diese birgt einen erheblichen Vorteil: die Laufzeit der Batterie. Während andere Herzschrittmacher etwa nach zehn Jahren ausgetauscht werden müssen, sollen die Batterien der neusten Variante nach Angaben des Herstellers bis zu 17 Jahre halten. „Da viele der betroffenen Patienten schon im fortgeschrittenen Alter sind, bedeutet das für sie, dass sie wahrscheinlich mit einem einzigen Schrittmacher auskommen und kein weiterer Eingriff nötig ist“, berichtet Prof. Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin.
Einem Patienten, bei dem das Einsetzen eines konventionellen Herzschrittmachers nicht möglich war, hat der Geschäftsführende Oberarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin des Rhein-Maas Klinikums, Dr. Dejan Nachoski, mit der neusten Version eines Schrittmachers, der etwa so groß wie eine große Vitaminkapsel ist, weiterhelfen können. „Der Eingriff ist ohne jede Komplikation verlaufen. Den Patienten haben wir am nächsten Tag nach Hause entlassen“, berichtet er freudig. Miniherzschrittmacher ohne Drähte kommen weltweit seit Jahren zum Einsatz – auch seit vielen Jahren erfolgreich im RMK. Etwa 200.000 Betroffene tragen ein solches Gerät in ihrer Brust. Jetzt ist eine neue Generation auf dem Markt. Diese birgt einen erheblichen Vorteil: die Laufzeit der Batterie. Während andere Herzschrittmacher etwa nach zehn Jahren ausgetauscht werden müssen, sollen die Batterien der neusten Variante nach Angaben des Herstellers bis zu 17 Jahre halten. „Da viele der betroffenen Patienten schon im fortgeschrittenen Alter sind, bedeutet das für sie, dass sie wahrscheinlich mit einem einzigen Schrittmacher auskommen und kein weiterer Eingriff nötig ist“, berichtet Prof. Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin. Von außen nicht sichtbar
Und noch etwas sorgt für ein größeres Sicherheitsgefühl: Die Taktgeber sind die einzigen elektrodenlosen Herzschrittmacher, die sich aus der Ferne überwachen lassen. Ein Arzt kann die Daten auslesen, ohne dass die Patienten dafür in die Klinik müssen. Auch haben sie Algorithmen, die den Impuls für die obere und untere Herzkammer automatisch koordinieren. Deshalb ist weniger manuelle Programmierung erforderlich. Das Gerät ist so klein, dass es von außen nicht sichtbar ist, also weder Beulen auf der Brust hinterlässt noch sichtbare Narben.
Die neuen Herzschrittmacher werden direkt in das Herz implantiert, um elektrische Impulse zum Herzen zu leiten ohne Einsatz von Elektroden. Das passiert über einen Katheter, der in die Oberschenkelvene eingeführt wird. „Schrittmacher ohne Drähte senken die Infektionsgefahr für die Patienten“, sagt Dr. Nachoski. Schwindelgefühl, Ohnmachtsanfälle und Leistungsschwäche können Hinweise auf Herzrhythmusstörungen sein. Dies kann für die Notwendigkeit eines Herzschrittmachers sprechen. Er lässt dem eigenen Herzschlag den Vortritt und stimuliert den Herzmuskel nur, wenn es nötig ist. Das kleine, implantierte Gerät, sendet dann elektrische Impulse an das Herz, damit es mit normaler Geschwindigkeit und normalem Rhythmus schlägt.
September 2023 - Schnelle Hilfe bei schweren Lungenembolien: Erstmaliger Einsatz eines hochmodernen Kathetersystems in der StädteRegion Aachen
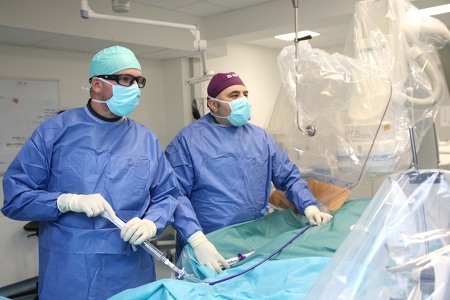 Premiere im Rhein-Maas Klinikum (RMK): Das Team um Prof. Dr. med. Michael Becker und Dr. med. Dejan Nachoski aus der Klinik für Kardiologie, Nephrologie und Internistischen Intensivmedizin hat erstmals erfolgreich eine neuartige, minimalinvasive Behandlung bei einer akuten Lungenembolie durchgeführt.
Premiere im Rhein-Maas Klinikum (RMK): Das Team um Prof. Dr. med. Michael Becker und Dr. med. Dejan Nachoski aus der Klinik für Kardiologie, Nephrologie und Internistischen Intensivmedizin hat erstmals erfolgreich eine neuartige, minimalinvasive Behandlung bei einer akuten Lungenembolie durchgeführt.
Luftnot und Brustschmerzen weisen zwar oft auf akute Herzprobleme hin, können aber auch durch eine Lungenembolie (einen Infarkt der Lunge) verursacht werden. Dabei fließen Blutgerinnsel, die als Thrombosen häufig in den Beinvenen entstanden sind, in die Lungenarterien und verhindern dort, dass das Blut in der Lunge mit Sauerstoff angereichert werden kann. Folgen des Sauerstoffmangels sind beispielsweise Atemnot, körperlich-geistiger Leistungsabfall oder eine Überanstrengung des Herzens bis hin zum Herzversagen. Ist die Lungenembolie so massiv, dass der Patient beziehungsweise die Patientin im Herzschock ist, ist schnelle Hilfe notwendig.
Erstmaliger Einsatz des neuen Verfahrens am RMK
Das kardiologische Team im RMK hat nun erstmalig in der StädteRegion Aachen die Blutgerinnsel, die die Lungenarterien blockierten, mit einem neuen Kathetersystem mit starkem Unterdruck entfernt. Diese Behandlung machte es möglich, den schädlichen Lungendruck einer Patientin rasch zu senken, sodass sich der kritische Zustand der Betroffenen innerhalb weniger Minuten verbesserte.
„Dieses Verfahren, das in der Region bislang nur im RMK zum Einsatz kommt, kann man sich wie einen Ministaubsauger vorstellen“, erklärt Prof. Dr. Michael Becker, Chefarzt der Klinik. „Wir setzen es dann ein, wenn eine medikamentöse Therapie mit blutverdünnenden Medikamenten zur raschen Auflösung der Blutgerinnsel nicht mehr ausreicht. Ein weiterer Einsatzbereich liegt dann vor, wenn es wichtige Gründe gegen eine sogenannte Lyse-Therapie (also eine maximale Blutverdünnung, die im weiteren Verlauf auch immer mit einem erhöhten Blutungsrisiko verbunden ist) gibt.“ Der Geschäftsführende Oberarzt, Dr. Dejan Nachoski ergänzt: „Während dieses neue Verfahren in den USA schon stark verbreitet ist, gehören wir bislang zu den wenigen Kliniken in Deutschland, die diese Therapie bei schweren Lungenembolien anbieten. Im Vergleich zu den bisherigen Techniken bietet es den Vorteil, dass wir das Gerinnsel, das die Lungenstrombahn blockiert, fast komplett und ohne überschießende Blutverdünnung absaugen können. Dadurch wird das Herz entlastet und das merkt der Patient oder die Patientin praktisch sofort.“
Juni 2022 - 3. Herzkatheterlabor etabliert
 Unser Team der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin wird dem gesteigerten Bedarf in der Region gerecht und kann ab sofort in einem dritten Herzkatheterlabor arbeiten. Für die Etablierung wurde die hochmoderne radiologische Angiographie-Anlage aufgerüstet.
Unser Team der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin wird dem gesteigerten Bedarf in der Region gerecht und kann ab sofort in einem dritten Herzkatheterlabor arbeiten. Für die Etablierung wurde die hochmoderne radiologische Angiographie-Anlage aufgerüstet.„Dort können nun minimalinvasiv Gefäßerkrankungen des gesamten Körpers von Kardiologen, Radiologen und auch Gefäßchirurgen behandelt werden“, erklärt der Ärztliche Direktor und Chefarzt der Klinik für Radiologie, Neuroradiologie und Nuklearmedizin Prof. Dr. Georg Mühlenbruch.
Wir sind sehr glücklich, dass uns so viele Patientinnen und Patienten ihr Vertrauen schenken und in unserer Abteilung behandelt werden möchten“, freut sich der Chefarzt der Klinik, Prof. Dr. Michael Becker. „Der Bedarf an kardiologischen Untersuchungen steigt kontinuierlich. Diese Erweiterung war dringend erforderlich, denn die Kapazität der bisherigen zwei Säle reichte nicht mehr aus“, fügt Dejan Nachoski, Leiter der Herzkatheterlabore, hinzu.
In den jetzt drei Räumen können alle Eingriffe am Herzen stattfinden: Das sind unter anderem Herzkatheter-Untersuchungen, Schrittmacher-Operationen, Elektrophysiologische (Rhythmus) Eingriffe und Herzklappen-Reparaturen durch die sogenannten Clip-Verfahren.
Oktober 2021 - Rhein-Maas Klinikum hat neuartiges Triclip-Verfahren für schonendere Eingriffe am Herzen etabliert
Eine neue Therapietechnik wurde unlängst in der Kardiologischen Klinik des Rhein-Maas Klinikums etabliert. Diese dient der Behandlung der sogenannten Trikuspidalklappeninsuffizienz und macht einen operativen Eingriff am offenen Herzen häufig überflüssig.
Die Trikuspidalklappe steuert mithilfe von Klappensegeln den Blutfluss zwischen den beiden Kammern auf der rechten Seite des Herzens. „Wenn diese Segel nicht richtig schließen, kann Blut in die umgekehrte Richtung fließen – dann entsteht die sogenannte Insuffizienz“, beschreibt Prof. Dr. med. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin im Rhein-Maas Klinikum die Erkrankung und ergänzt: „Das Herz muss dann mehr leisten. Unbehandelt kann diese Klappenundichtigkeit zu Herzrhythmusstörungen wie Vorhofflimmern, Herzschwäche und letztlich zum Tod führen.“ Bisher war die Erkrankung schwierig zu behandeln und Therapiemöglichkeiten für Betroffene begrenzt, da diese meist älter sind und bei ihnen mehrere Erkrankungen gleichzeitig vorliegen. Das kann eine Operation am offenen Herzen zu einem risikoreichen Eingriff machen.
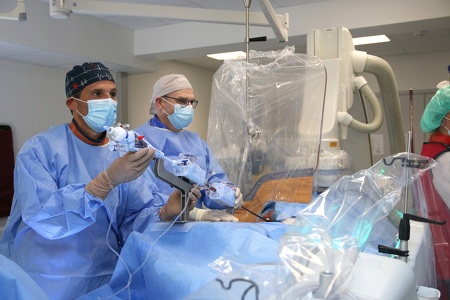
Das minimalinvasive, auf einem Clip basierende Behandlungssystem ermöglicht nun eine Sanierung der Klappe und macht einen solchen operativen Eingriff in vielen Fällen überflüssig. „Der Clip wird durch die Oberschenkelvene zum Herzen geführt, um die Lücken der undichten Trikuspidalklappensegel zu schließen und so den Blutrückfluss zu verhindern“, erklärt Dr. med. Ralf Kubini, Leitender Oberarzt der Abteilung, das Vorgehen. „Durch diesen Ansatz ist das Herz in der Lage, das Blut effizienter zu pumpen. So werden die Symptome der Insuffizienz gelindert und die Lebensqualität von Betroffenen kann wieder steigen.“
Vor rund einem Jahr wurde das Tripclip-Verfahren als führende nichtchirurgische Therapie für Patientinnen und Patienten mit einer undichten Trikuspidalklappe in Europa zugelassen. In der Euregio bietet derzeit nur das Rhein-Maas Klinikum dieses hochmoderne und patientenschonende Therapieverfahren mittels der anerkanntesten Methode an.
Die Trikuspidalklappe steuert mithilfe von Klappensegeln den Blutfluss zwischen den beiden Kammern auf der rechten Seite des Herzens. „Wenn diese Segel nicht richtig schließen, kann Blut in die umgekehrte Richtung fließen – dann entsteht die sogenannte Insuffizienz“, beschreibt Prof. Dr. med. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin im Rhein-Maas Klinikum die Erkrankung und ergänzt: „Das Herz muss dann mehr leisten. Unbehandelt kann diese Klappenundichtigkeit zu Herzrhythmusstörungen wie Vorhofflimmern, Herzschwäche und letztlich zum Tod führen.“ Bisher war die Erkrankung schwierig zu behandeln und Therapiemöglichkeiten für Betroffene begrenzt, da diese meist älter sind und bei ihnen mehrere Erkrankungen gleichzeitig vorliegen. Das kann eine Operation am offenen Herzen zu einem risikoreichen Eingriff machen.

Das minimalinvasive, auf einem Clip basierende Behandlungssystem ermöglicht nun eine Sanierung der Klappe und macht einen solchen operativen Eingriff in vielen Fällen überflüssig. „Der Clip wird durch die Oberschenkelvene zum Herzen geführt, um die Lücken der undichten Trikuspidalklappensegel zu schließen und so den Blutrückfluss zu verhindern“, erklärt Dr. med. Ralf Kubini, Leitender Oberarzt der Abteilung, das Vorgehen. „Durch diesen Ansatz ist das Herz in der Lage, das Blut effizienter zu pumpen. So werden die Symptome der Insuffizienz gelindert und die Lebensqualität von Betroffenen kann wieder steigen.“
Vor rund einem Jahr wurde das Tripclip-Verfahren als führende nichtchirurgische Therapie für Patientinnen und Patienten mit einer undichten Trikuspidalklappe in Europa zugelassen. In der Euregio bietet derzeit nur das Rhein-Maas Klinikum dieses hochmoderne und patientenschonende Therapieverfahren mittels der anerkanntesten Methode an.
August 2021 - Patientenversorgung nach Flutkatastrophe
Die Flutkatastrophe im Juli hat die Menschen im Stolberger und Eschweiler Raum schwer getroffen. Auch die medizinische Versorgung im ambulanten und stationären Bereich ist beeinträchtigt, da viele Arztpraxen und das Krankenhaus in Eschweiler keinen regelhaften Betreib aufrechterhalten konnten. Die Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin hat seit der Flut einen deutlichen Zuwachs von Patientinnen und Patienten aus den betroffenen Gebieten zu verzeichnen. Unsere Teams auf den Stationen, der Ambulanz und den Herzkatheter-Laboren helfen in dieser Situation sehr gerne. Wir möchten um Verständnis bitten, dass das Mehr an Patientinnen und Patienten zu teilweise längeren Wartezeiten führen kann, die Sie so von uns nicht gewöhnt sind. Wir arbeiten tagtäglich daran, dass Sie als Patientin bzw. Patient oder als zuweisende Kollegin bzw. Kollege weiterhin schnellstmöglich unsere Leistungen in Anspruch nehmen können. Bitte melden Sie sich, wenn Fragen oder Probleme auftauchen. Gemeinsam werden wir auch diese Krise meistern!
März 2021 - Neue Wege in der Kardiologie: erweiterte Diagnose-Möglichkeiten bei Herzerkrankungen
Hinter Herzbeschwerden kann eine Fehlfunktion der kleinsten Blutgefäße im Herzmuskel stecken. Betroffene haben bei Belastung Beschwerden in der Herzgegend oder spüren häufig auch in Ruhe unvermittelt immer wieder einen Druck in der Brust, Luftknappheit und Herzstolpern. In der Regel denkt der behandelnde Arzt als erstes an die weit verbreitete koronare Herzkrankheit, an eine Verkalkung der Herzkranzgefäße. „Sollte diese nicht bestätigt werden, könnte auch die sogenannte koronare mikrovaskuläre Dysfunktion (KMD) Schuld an den Beschwerden sein“, erklärt Professor Dr. med. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin am Rhein-Maas Klinikum.
Fehlfunktion der kleinsten Blutgefäße im Herzen
Beschwerden sind typisch
Eine davon und regional die erste ist jetzt das Rhein-Maas Klinikum in Würselen. Dort wurden hochmoderne Geräte zur Untersuchung der KMD in den beiden Herzkatheter-Laboren der Kardiologischen Klinik integriert. „Mit Hilfe dieser Technik lassen sich Signale einer Unterversorgung des Herzmuskels erkennen. Die Untersuchung kann auch ambulant anhand verschiedener Messoptionen erfolgen“, erklärt Dejan Nachoski, Geschäftsführender Oberarzt der Klinik und Leiter der Herzkatheter-Labore. 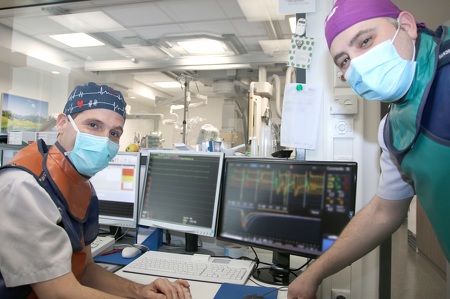
Fehlfunktion der kleinsten Blutgefäße im Herzen
Hinter der komplizierten Begrifflichkeit steckt eine Fehlfunktion der kleinen und kleinsten Blutgefäße im Herzmuskel. „Diese Äderchen sind im Durchmesser einen halben Millimeter und weniger klein. Doch tragen sie eine große Verantwortung: sie transportieren sauerstoffreiches Blut gleichmäßig im Herzmuskel“, erläutert der Klinikleiter. Bei einer Fehlfunktion klappt das nicht mehr, die Gefäße arbeiten dann nicht einwandfrei oder verkrampfen häufig ohne erkennbaren Grund. Die Folgen sind eine Unterversorgung des Herzmuskels und starke Schmerzen bei Betroffenen sowie ein deutlicher Leistungsabfall.
Beschwerden sind typisch
In manchen Fällen lässt sich die ungewöhnliche, aber nicht seltene Herzerkrankung erahnen, weil die Beschwerden beispielsweise nach einer Anstrengung lange anhalten oder zusätzlich auch in Ruhe auftreten. Manchmal steht auch eine verstärkte Atmung bei Belastung im Vordergrund. Allerdings sind das nur vage Indizien. Deshalb gilt: Eine sicherere Erkennung ist nur durch bestimmte Untersuchungen möglich. Diese Untersuchungen haben sich in den letzten Jahren immer mehr spezialisiert und sind nur in wenigen Fachkliniken in Deutschland möglich.
Eine davon und regional die erste ist jetzt das Rhein-Maas Klinikum in Würselen. Dort wurden hochmoderne Geräte zur Untersuchung der KMD in den beiden Herzkatheter-Laboren der Kardiologischen Klinik integriert. „Mit Hilfe dieser Technik lassen sich Signale einer Unterversorgung des Herzmuskels erkennen. Die Untersuchung kann auch ambulant anhand verschiedener Messoptionen erfolgen“, erklärt Dejan Nachoski, Geschäftsführender Oberarzt der Klinik und Leiter der Herzkatheter-Labore.

Ablauf der Untersuchung: Medikamentöse Bestimmung des Blutflusses oder der Verkrampfungsneigung
Zur Diagnose bringt man einen sehr dünnen, weichen Draht über einen Katheter in das Herzkranzgefäß ein, gibt ein bestimmtes Medikament (Adenosin) und führt dann Messungen (sogenannte CFR/IMR-Daten) durch: nimmt der Blutfluss deutlich ab oder steigt der Widerstand im Herzkranzgefäß, spricht man von einer Fehlfunktion der Mikrogefäße. Zusätzlich kann durch das Einspritzen eines anderen Medikamentes (Acetylcholin) eine unangemessene Verkrampfungsneigung der Gefäße festgestellt werden.
Diese neuen Verfahren führen dank der innovativen Medizintechnik zu einer gesicherteren Diagnose, die im Rahmen einer konventionellen Herzkatheteruntersuchung mit entsprechend langem Leidensweg der Betroffenen nicht zu stellen wäre. „So ist es uns möglich ein individuelles Therapiekonzept und eine rasche Beschwerdelinderung bzw. Freiheit zu erzielen“, freut sich Nachoski.
Diese neuen Verfahren führen dank der innovativen Medizintechnik zu einer gesicherteren Diagnose, die im Rahmen einer konventionellen Herzkatheteruntersuchung mit entsprechend langem Leidensweg der Betroffenen nicht zu stellen wäre. „So ist es uns möglich ein individuelles Therapiekonzept und eine rasche Beschwerdelinderung bzw. Freiheit zu erzielen“, freut sich Nachoski.
August 2020 - 100. Vorhofohr-Verschluss am Rhein-Maas Klinikum - Therapieform gegen das Vorhofflimmern etabliert.
Die Herzrhythmusstörung „Vorhofflimmern“ ist eine regelrechte Volkskrankheit, die sich oft im höheren Lebensalter entwickelt. Sie kommt bei etwa 2,5 Prozent der Deutschen vor und nimmt mit dem Alter zu. Mit ihr geht – in Abhängigkeit vom Lebensalter und Begleiterkrankungen – die Gefahr einher, durch verschleppte Blutgerinnsel aus dem Herzen einen Schlaganfall zu erleiden. Um dieses Risiko klein zu halten, erhalten Risikopatienten mit Vorhofflimmern in der Regel eine blutverdünnende Therapie, beispielsweise durch Marcumar oder neue Medikamente, die ein- bis zweimal am Tag eingenommen werden müssen.
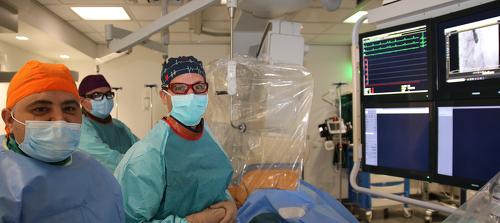
Der Schutz vor einem Blutgerinnsel kann aber durch diese Medikamente mit einer erhöhten Gefahr für Blutungen (häufig im Magen-Darm-Trakt) verbunden sein. Ein Absetzen oder Pausieren der Blutverdünnung ist dabei keine Lösung, denn in diesem Fall steigt das Risiko, einen Schlaganfall zu erleiden, rapide. Betroffene, bei denen aufgrund einer deutlichen Blutungsgefahr eine blutverdünnende Therapie nicht möglich ist, steht Abhilfe bereit: Der Ort im Herzen, der für die Entstehung der Blutgerinnsel bei Vorhofflimmern verantwortlich ist (das sogenannte Herzohr im linken Herzvorhof) kann mit einem kleinen Schirmchen verschlossen (okkludiert) werden. Das Schirmchen wird im Rahmen einer speziellen Herzkatheterprozedur eingesetzt und Erkrankte können im weiteren Verlauf auf die Einnahme einer starken Blutverdünnung verzichten.
In der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin am Rhein-Maas-Klinikum gibt es eine standardisierte Routine bei diesen Eingriffen. Das Team um Chefarzt Professor Dr. med. Michael Becker hat jetzt im August 2020 den 100. Vorhofohr-Verschluss durchgeführt und damit 100 Betroffenen in der Region geholfen, ohne erhöhtes Schlaganfall- und gleichzeitig erhöhtes Blutungsrisiko zu leben.

Der Schutz vor einem Blutgerinnsel kann aber durch diese Medikamente mit einer erhöhten Gefahr für Blutungen (häufig im Magen-Darm-Trakt) verbunden sein. Ein Absetzen oder Pausieren der Blutverdünnung ist dabei keine Lösung, denn in diesem Fall steigt das Risiko, einen Schlaganfall zu erleiden, rapide. Betroffene, bei denen aufgrund einer deutlichen Blutungsgefahr eine blutverdünnende Therapie nicht möglich ist, steht Abhilfe bereit: Der Ort im Herzen, der für die Entstehung der Blutgerinnsel bei Vorhofflimmern verantwortlich ist (das sogenannte Herzohr im linken Herzvorhof) kann mit einem kleinen Schirmchen verschlossen (okkludiert) werden. Das Schirmchen wird im Rahmen einer speziellen Herzkatheterprozedur eingesetzt und Erkrankte können im weiteren Verlauf auf die Einnahme einer starken Blutverdünnung verzichten.
In der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin am Rhein-Maas-Klinikum gibt es eine standardisierte Routine bei diesen Eingriffen. Das Team um Chefarzt Professor Dr. med. Michael Becker hat jetzt im August 2020 den 100. Vorhofohr-Verschluss durchgeführt und damit 100 Betroffenen in der Region geholfen, ohne erhöhtes Schlaganfall- und gleichzeitig erhöhtes Blutungsrisiko zu leben.
August 2020 - Die Corona-Pandemie und Herzerkrankungen - Erfahrungen aus der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin
Die Corona-Pandemie hat uns alle in den letzten Monaten in ihren Bann gezogen und viele Veränderungen im persönlichen und gesellschaftlichen Leben mussten bewältigt werden. Es ist zu befürchten, dass Patienten in den letzten Monaten, vielleicht aus Sorge vor Ansteckung, ihre „anderen“ Erkrankungen vernachlässigt haben und Arztbesuche vermieden haben. International, national und auch in unserer Region hat es zum Beispiel einen deutlichen Rückgang der Zahl von Patienten gegeben, die sich mit einem Herzinfarkt ärztlich vorgestellt haben.
Am Rhein-Maas Klinikum behandelten wir rund um Ostern teils nur die Hälfte der statistisch und eigentlich zu erwartenden Herzinfarktpatienten. Hier sehen wir in Übereinstimmung mit unserer deutschen und internationalen kardiologischen Fachgesellschaften eine größere Gefahr, denn ein unbehandelter „kleiner“ Herzinfarkt, der in der Vergangenheit „ausgesessen“ wurde, ist ein wichtiger Risikofaktor, einen „großen“ Herzinfarkt, Herzrhythmusstörungen und eine -pumpschwäche (Herzinsuffizienz) zu entwickeln. Bitte sprechen Sie Ihren Arzt jetzt gezielt an, wenn Sie in den letzten Monaten Brustschmerzen, Herzstolpern oder Luftnot verspürt haben sollten – selbst wenn die Symptome mittlerweile nicht mehr so dramatisch erscheinen.
Professor Dr. med. Michael Becker und sein Team stehen Ihnen als Patient und Ihren Hausärzten als beratender Ansprechpartner gerne zur Verfügung.
Am Rhein-Maas Klinikum behandelten wir rund um Ostern teils nur die Hälfte der statistisch und eigentlich zu erwartenden Herzinfarktpatienten. Hier sehen wir in Übereinstimmung mit unserer deutschen und internationalen kardiologischen Fachgesellschaften eine größere Gefahr, denn ein unbehandelter „kleiner“ Herzinfarkt, der in der Vergangenheit „ausgesessen“ wurde, ist ein wichtiger Risikofaktor, einen „großen“ Herzinfarkt, Herzrhythmusstörungen und eine -pumpschwäche (Herzinsuffizienz) zu entwickeln. Bitte sprechen Sie Ihren Arzt jetzt gezielt an, wenn Sie in den letzten Monaten Brustschmerzen, Herzstolpern oder Luftnot verspürt haben sollten – selbst wenn die Symptome mittlerweile nicht mehr so dramatisch erscheinen.
Professor Dr. med. Michael Becker und sein Team stehen Ihnen als Patient und Ihren Hausärzten als beratender Ansprechpartner gerne zur Verfügung.
Juli 2020 - Die „neue“ Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin am Rhein-Maas Klinikum feiert ihren zweiten Geburtstag!
Im Juli 2018 haben Professor Dr. med. Michael Becker und sein Team die Arbeit am Rhein-Maas Klinikum aufgenommen. Seitdem hat sich dort viel im Bereich der Versorgung von Patienten mit Herz- und/oder Nierenerkrankungen getan.


Bild: © REDPIXELPL/Shutterstock
Aufbauend auf der soliden Grundstruktur der alten Kardiologie ist in den ersten zwei Jahren eine zukunftsorientierte Klinik entstanden, die Patienten auf dem modernsten Stand der Wissenschaft und Technik in persönlicher und vertrauensvoller Atmosphäre behandeln kann. Wegweisende Strukturen und Behandlungsmöglichkeiten wurden in dieser Zeit geschaffen: Außerhalb der Universitätsmedizin einzigartig in der Region, ist die Möglichkeiten, jede Form der medikamentösen oder operativen Herztherapie mit den Patienten und den Angehörigen am Patientenbett zu besprechen und zu planen. Hierzu werden wöchentliche Herzteamkonferenzen und Patientengespräche zusammen mit den Kollegen der Herzchirurgie der Uniklinik Aachen am RMK durchgeführt.
Ebenfalls ansonsten nur dort angeboten wird die Therapiemöglichkeit des Mitralklappenclippings. Hierbei kann Patienten mit einer Schlussschwäche der Mitralklappe, der sogenannten Mitralklappeninsuffizienz, ein besserer Klappenschluss wiederhergestellt werden. Das lindert deutlich Luftnot und fördert die körperliche Belastbarkeit.
Seit 2019 wird das kardiologische Angebot durch die Möglichkeit zu elektrophysiologischen Untersuchungen und Therapien, zum Beispiel der Ablation von Patienten mit Vorhofflimmern, komplettiert. Professor Dr. Dr. med. Vincent Brandenburg, stellvertretender Chefarzt der Klinik, führt am Würselener Krankenhaus seinen bisherigen Tätigkeitsschwerpunkt fort und behandelt als Nephrologe speziell Patienten mit kombinierten Herz- und Nierenerkrankungen (sog. kardiorenales Syndrom).
Unter dem neuen Team und dem erweiterten Angebot ist die Klinik für Kardiologie und Nephrologie etwa doppelt so groß geworden wie noch 2018. Das ist als Ausdruck zu werten, wie gut sie sich in der Region bereits vernetzt hat und wie sehr ihr Angebot von Patienten und ärztlichen Kolleginnen und Kollegen angenommen worden ist. Professor Becker und sein Team setzen auch in Zukunft alles daran, für die Patienten der Region zu deren voller Zufriedenheit da sein zu können.
Aufbauend auf der soliden Grundstruktur der alten Kardiologie ist in den ersten zwei Jahren eine zukunftsorientierte Klinik entstanden, die Patienten auf dem modernsten Stand der Wissenschaft und Technik in persönlicher und vertrauensvoller Atmosphäre behandeln kann. Wegweisende Strukturen und Behandlungsmöglichkeiten wurden in dieser Zeit geschaffen: Außerhalb der Universitätsmedizin einzigartig in der Region, ist die Möglichkeiten, jede Form der medikamentösen oder operativen Herztherapie mit den Patienten und den Angehörigen am Patientenbett zu besprechen und zu planen. Hierzu werden wöchentliche Herzteamkonferenzen und Patientengespräche zusammen mit den Kollegen der Herzchirurgie der Uniklinik Aachen am RMK durchgeführt.
Ebenfalls ansonsten nur dort angeboten wird die Therapiemöglichkeit des Mitralklappenclippings. Hierbei kann Patienten mit einer Schlussschwäche der Mitralklappe, der sogenannten Mitralklappeninsuffizienz, ein besserer Klappenschluss wiederhergestellt werden. Das lindert deutlich Luftnot und fördert die körperliche Belastbarkeit.
Seit 2019 wird das kardiologische Angebot durch die Möglichkeit zu elektrophysiologischen Untersuchungen und Therapien, zum Beispiel der Ablation von Patienten mit Vorhofflimmern, komplettiert. Professor Dr. Dr. med. Vincent Brandenburg, stellvertretender Chefarzt der Klinik, führt am Würselener Krankenhaus seinen bisherigen Tätigkeitsschwerpunkt fort und behandelt als Nephrologe speziell Patienten mit kombinierten Herz- und Nierenerkrankungen (sog. kardiorenales Syndrom).
Unter dem neuen Team und dem erweiterten Angebot ist die Klinik für Kardiologie und Nephrologie etwa doppelt so groß geworden wie noch 2018. Das ist als Ausdruck zu werten, wie gut sie sich in der Region bereits vernetzt hat und wie sehr ihr Angebot von Patienten und ärztlichen Kolleginnen und Kollegen angenommen worden ist. Professor Becker und sein Team setzen auch in Zukunft alles daran, für die Patienten der Region zu deren voller Zufriedenheit da sein zu können.
April 2020 - Ein Clip fürs Herz: Rhein-Maas Klinikum führt neue Technik bei Herzschwäche ein
„Bei Patienten mit Herzschwäche ist häufig eine Herzkammer krankhaft geschädigt oder vergrößert. Das Gewebe der Herzklappen zwischen der linken Vor- und Hauptkammer, die in ihrem Aussehen an eine Mitra, also die Kopfbedeckung eines Bischofes erinnern, wächst aber nicht mit – es entsteht eine Lücke“, beschreibt Professor Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin am Rhein-Maas Klinikum eine mögliche Ursache der Undichtigkeit (Insuffizienz) der sogenannten Mitralklappe des Herzens. Diese Insuffizienz ist Ursache für einen teilweisen Rückfluss des Blutes. Das heißt, es gelangt nicht in die Hauptkammer und dann in den gesamten Körper, sondern fließt in die Vorkammer zurück und kann sich sogar bis in die Lunge stauen. Das führt zu schwerer Luftnot. „Diesen Patienten kann mit dem MitraClip-Verfahren geholfen werden – gerade, wenn sie wegen eines hohen Risikos als nicht operabel gelten“, erklärt Professor Becker. Das Verfahren gibt es seit 2007, weltweit wurden damit bereits über 80.000 Patienten behandelt. Der Klinikchef und seine Oberärztin Dr. Wiebke Mörsen als Herzultraschall-Expertin, haben diese Methode während ihrer Zeit in der Uniklinik Aachen angewendet und sie jetzt erfolgreich im Rhein-Maas Klinikum etabliert.


Prof. Dr. med. Michael Becker, Chefarzt und Dr. med. Wiebke Mörsen, Oberärztin der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin, zeichnen sich für die neue schonendere Technik bei herzschwachen Patienten verantwortlich.
Mit dem minimal-invasiven Verfahren können Mitralklappen ohne die sonst übliche Öffnung des Brustkorbs über einen Katheter behandelt werden, der über die Leistenvene ins rechte und dann ins linke Herz eingeführt wird. An der Spitze des Katheters befindet sich der Clip, der Dank permanenter Ultraschallkontrolle an die richtige Stelle der Mitralklappe platziert wird und damit die Undichtigkeit deutlich reduziert. „Diese Behandlung erfolgt – wie eine Herz-Operation – zwar auch unter Vollnarkose, aber Schmerzen oder eventuelle Wundheilungsstörungen treten nicht auf. Das Ziel ist eine Steigerung der Belastbarkeit und eine Reduktion der häufig notwendigen Krankenhausaufenthalte“, berichtet Dr. Mörsen. Viele Patienten registrieren bereits kurz nach dem Eingriff eine deutliche Verbesserung ihres Befindens. In der Regel dauere diese Behandlungstherapie etwa zwei Stunden. „Aber das hängt natürlich von den jeweiligen Gegebenheiten des Patienten ab“, erläutert Professor Becker.
Mit dem minimal-invasiven Verfahren können Mitralklappen ohne die sonst übliche Öffnung des Brustkorbs über einen Katheter behandelt werden, der über die Leistenvene ins rechte und dann ins linke Herz eingeführt wird. An der Spitze des Katheters befindet sich der Clip, der Dank permanenter Ultraschallkontrolle an die richtige Stelle der Mitralklappe platziert wird und damit die Undichtigkeit deutlich reduziert. „Diese Behandlung erfolgt – wie eine Herz-Operation – zwar auch unter Vollnarkose, aber Schmerzen oder eventuelle Wundheilungsstörungen treten nicht auf. Das Ziel ist eine Steigerung der Belastbarkeit und eine Reduktion der häufig notwendigen Krankenhausaufenthalte“, berichtet Dr. Mörsen. Viele Patienten registrieren bereits kurz nach dem Eingriff eine deutliche Verbesserung ihres Befindens. In der Regel dauere diese Behandlungstherapie etwa zwei Stunden. „Aber das hängt natürlich von den jeweiligen Gegebenheiten des Patienten ab“, erläutert Professor Becker.
Nach einer MitraClip-Behandlung muss das Blut temporär verdünnt werden, um das sichere Einheilen des Clips zu gewährleisten und Blutgerinnsel zu vermeiden. „Über die Art und den Zeitraum, in dem das Blut verdünnt wird, und auch über die weitere medikamentöse Therapie entscheiden wir individuell“, erläutert Professor Becker. Seine Klinik bietet ein spezielles Nachbeobachtungsprogramm für Patienten mit Herzklappeninsuffizienz an. So kann die korrekte Funktion des Herzens und der Mitralklappe kontinuierlich erfasst und die Medikation der Patienten bestmöglich angepasst werden.
April 2020 - Neue Wege in der Nachsorge von Defibrillatoren
Das Rhein-Maas Klinikum führt eine innovative telemedizinische Komponente in der Kardiologie ein.

Patienten mit implantierten Defibrillatoren müssen engmaschig vom Arzt betreut werden. „Ähnlich wie bei einer TÜV-Untersuchung eines Autos, müssen auch Defibrillatoren regelmäßig auf ihre Funktion hin überprüft werden“, erklärt Prof. Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin im Rhein-Maas Klinikum in Würselen. Normalerweise suchen die Patienten hierfür regelmäßig ihren Kardiologen auf, der diese Untersuchung in einer Praxis oder im Krankenhaus vornimmt.
Aufgrund der aktuellen Corona-Pandemie kostet es viele Patienten Überwindung wegen routinemäßiger Kontrolluntersuchungen Termine bei ihren behandelnden Ärzten wahrzunehmen. „Zahlreiche Patienten mit Implantat sind schon betagter und weisen häufig eine Reihe an Begleiterkrankungen auf, die mit einem erhöhten Risiko für einen schwerwiegenden COVID-19-Krankheitsverlauf einhergehen könnten. Nichtsdestotrotz ist es wichtig, dass auch bei ihnen die kleinen medizintechnischen Helfer komplikationsfrei arbeiten“, führt Prof. Becker weiter aus.

Freuen sich über die neue Möglichkeit Patienten telemedizinisch betreuen zu können: Dejan Nachoski (li.), verantwortlicher Oberarzt und Prof. Dr. med. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin.
Zur Sicherstellung einer leitliniengerechten Therapie gehen die Kardiologen im Rhein-Maas Klinikum daher jetzt neue Wege und bieten ihren Implantat-Patienten alternativ zu den routinemäßigen Präsenzkontrollen die Möglichkeit zur Fernnachsorge. „Mithilfe eines mobilen Übertragungsgerätes, das ähnlich wie ein Handy funktioniert, können unsere Patienten ihre Defibrillator-Daten verschlüsselt über das Mobilfunknetz an uns übertragen. Über eine gesicherte Online-Plattform können wir, neben der Funktionstüchtigkeit des Geräts und der Elektroden, auch den Herzzustand über den Bildschirm prüfen und den Patienten gegebenenfalls einbestellen und vor Ort behandeln. Das erlaubt es uns, viel schneller auf Veränderungen zu reagieren. So wird die Anzahl der Arztbesuche und Krankenhausaufenthalte unserer Patienten auf ein notwendiges Minimum reduziert“, berichtet der verantwortliche Oberarzt Dejan Nachoski.
Aktuell werden in Deutschland weniger als 20 Prozent aller Patienten mit Defibrillatoren telemedizinisch betreut, obwohl diese Funktionsanalyse eine Kassenleistung und in den kardiologischen Behandlungsleitlinien verankert ist. In den USA und Frankreich werden dagegen bereits deutlich mehr Patienten mit implantiertem Defibrillator telemedizinisch nachversorgt.
Februar 2020 - Zusammenarbeit als Herzenssache: 250 gemeinsame kardiologische Diagnosen
Rhein-Maas Klinikum kooperiert mit Uniklinik RWTH Aachen in kardiologischen Fragestellungen.
Die Patienten in der Region bestmöglich behandeln – das ist das erklärte Ziel eines gemeinsam arbeitenden Herzteams von Medizinern aus Würselen und Aachen. Es besteht aus führenden Kardiologen und Anästhesisten des Rhein-Maas Klinikums (RMK) sowie Herzchirurgen der Uniklinik RWTH Aachen (UKA). Unter anderem gehören dazu aus der UKA der Klinikdirektor der Klinik für Thorax-, Herz- und Gefäßchirurgie Univ.-Prof. Dr. Rüdiger Autschbach und aus dem RMK der leitende Oberarzt der Klinik für Anästhesie, Intensiv- und Notfallmedizin Dr. Guido Schick sowie der Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin Prof. Dr. Michael Becker. Das seit Anfang 2019 bestehende Team aus verschiedenen Ärztinnen und Ärzten aus den jeweiligen Fachdisziplinen hat jetzt den Fall seines 250. Patienten besprochen.
Durch die vielen Behandlungsmöglichkeiten, die die moderne Medizin bietet, gibt es immer wieder besondere kardiologische Krankheitsbilder, die einer intensiven klinikübergreifenden Fallberatung bedürfen. Mit diesen befasst sich das eng zusammenarbeitende Herzteam. Es dient sowohl den Patientinnen und Patienten als auch dem behandelnden medizinischen Personal, denn es gibt Orientierungshilfe für diese Fälle in Form von Behandlungsempfehlungen.
Das Team trifft sich in der Regel wöchentlich im Rhein-Maas Klinikum zur Falldiskussion (Herz-Team-Konferenz), schließt sich in schwierigen medizinischen Situationen auch kurzfristig zur Beratung zusammen, um die individuelle optimale Behandlungsstrategie zu diskutieren und abzustimmen.
Pressemitteilung

Führende Köpfe des Herzteams (v.l.n.r.): Prof. Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin (RMK), Univ.-Prof. Dr. med. Rüdiger Autschbach, Klinikdirektor der Klinik für Thorax-, Herz- und Gefäßchirurgie (UKA) und Dr. med. Guido Schick, Leitender Oberarzt der Klinik für Anästhesie, Intensiv- und Notfallmedizin (RMK).
Die Patienten in der Region bestmöglich behandeln – das ist das erklärte Ziel eines gemeinsam arbeitenden Herzteams von Medizinern aus Würselen und Aachen. Es besteht aus führenden Kardiologen und Anästhesisten des Rhein-Maas Klinikums (RMK) sowie Herzchirurgen der Uniklinik RWTH Aachen (UKA). Unter anderem gehören dazu aus der UKA der Klinikdirektor der Klinik für Thorax-, Herz- und Gefäßchirurgie Univ.-Prof. Dr. Rüdiger Autschbach und aus dem RMK der leitende Oberarzt der Klinik für Anästhesie, Intensiv- und Notfallmedizin Dr. Guido Schick sowie der Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin Prof. Dr. Michael Becker. Das seit Anfang 2019 bestehende Team aus verschiedenen Ärztinnen und Ärzten aus den jeweiligen Fachdisziplinen hat jetzt den Fall seines 250. Patienten besprochen.
Durch die vielen Behandlungsmöglichkeiten, die die moderne Medizin bietet, gibt es immer wieder besondere kardiologische Krankheitsbilder, die einer intensiven klinikübergreifenden Fallberatung bedürfen. Mit diesen befasst sich das eng zusammenarbeitende Herzteam. Es dient sowohl den Patientinnen und Patienten als auch dem behandelnden medizinischen Personal, denn es gibt Orientierungshilfe für diese Fälle in Form von Behandlungsempfehlungen.
Das Team trifft sich in der Regel wöchentlich im Rhein-Maas Klinikum zur Falldiskussion (Herz-Team-Konferenz), schließt sich in schwierigen medizinischen Situationen auch kurzfristig zur Beratung zusammen, um die individuelle optimale Behandlungsstrategie zu diskutieren und abzustimmen.
Pressemitteilung

Führende Köpfe des Herzteams (v.l.n.r.): Prof. Dr. Michael Becker, Chefarzt der Klinik für Kardiologie, Nephrologie und Internistische Intensivmedizin (RMK), Univ.-Prof. Dr. med. Rüdiger Autschbach, Klinikdirektor der Klinik für Thorax-, Herz- und Gefäßchirurgie (UKA) und Dr. med. Guido Schick, Leitender Oberarzt der Klinik für Anästhesie, Intensiv- und Notfallmedizin (RMK).
Juli 2018 - Professor Dr. Michael Becker wird neuer Chefarzt der Klinik für Kardiologie, Nephrologie und internistische Intensivmedizin
Zum 1. Juli 2018 hat Professor Dr. Michael Becker als Chefarzt die Verantwortung über die Kardiologie, Nephrologie und internistische Intensivmedizin im Rhein-Maas Klinikum übernommen. Als interventioneller Kardiologe und als einer von wenigen Herzultraschall-Experten mit DEGUM III Level stehen für ihn neben allen Optionen der minimal-invasiven Eingriffe am Herzen, die über einen arteriellen oder venösen Gefäßzugang erfolgen, sowie vor allem die diagnostische Bildgebung wie die Ultraschalluntersuchungen des Herzens (Echokardiographie) und das MRT des Herzens (kardiale MRT) im Mittelpunkt stehen.

Viele Patienten leiden gleichzeitig an Herz- und Nierenerkrankungen. Beide verstärken sich in der Wirkung wechselseitig. „Die schleichende Erkrankung des Schwesterorgans frühzeitig zu erkennen und gezielt zu behandeln, unterstützt in einigen Fällen eine Heilung, meist kann aber sicher eine Verzögerung des Krankheitsverlaufs erreicht werden“, erläutert Professor Dr. Becker den Grund für die interdisziplinäre Zusammenarbeit beider Fachgebiete in Würselen.
Um den komplexen Abläufen zwischen Herz- und Nierenerkrankung und den damit verbundenen oft schwierigen therapeutischen und diagnostischen Ansätzen gerecht zu werden, arbeitet im Rhein-Maas Klinikum jetzt ein Team national und international anerkannter Experten für Kardiologie und Nephrologie innerhalb einer Abteilung zusammen.
Das Klinikum bietet somit das gesamte Behandlungsspektrum für Herz- und Nieren-Erkrankungen an. „Dies beinhaltet auch die Notfallbehandlung bei Herzinfarkten rund um die Uhr durch zwei hochmoderne Herzkatheterlabore sowie in Kooperation die neue Option von Herzklappen-Eingriffen, die Reparatur von zu engen oder undichten Herzklappen“, so der neue Chefarzt.
Zur Person
Seit seinem Studium ist Professor Becker mit der Euregio verbunden. Der in Krefeld geborene Arzt studierte an der RWTH Aachen Medizin. Seine Assistenzarztzeit begann er im Jahr 2000 im St. Antonius Hospital in Eschweiler unter Professor Schuster und wechselte 2004 in die Abteilung für Kardiologie, Pulmologie und Angiologie des Uniklinikums in Aachen, zunächst unter Professor Hanrath, später unter Professor Kelm. Dort wurde er – seit 2010 als Oberarzt unter Professor Marx – breit internistisch und kardiologisch ausgebildet und erhielt 2014 für seine wissenschaftlichen Arbeiten zum Thema „Herzultraschall“ die Professur für Kardiologie.

Herz und Niere gemeinsam betrachten
Viele Patienten leiden gleichzeitig an Herz- und Nierenerkrankungen. Beide verstärken sich in der Wirkung wechselseitig. „Die schleichende Erkrankung des Schwesterorgans frühzeitig zu erkennen und gezielt zu behandeln, unterstützt in einigen Fällen eine Heilung, meist kann aber sicher eine Verzögerung des Krankheitsverlaufs erreicht werden“, erläutert Professor Dr. Becker den Grund für die interdisziplinäre Zusammenarbeit beider Fachgebiete in Würselen.
Um den komplexen Abläufen zwischen Herz- und Nierenerkrankung und den damit verbundenen oft schwierigen therapeutischen und diagnostischen Ansätzen gerecht zu werden, arbeitet im Rhein-Maas Klinikum jetzt ein Team national und international anerkannter Experten für Kardiologie und Nephrologie innerhalb einer Abteilung zusammen.
Das Klinikum bietet somit das gesamte Behandlungsspektrum für Herz- und Nieren-Erkrankungen an. „Dies beinhaltet auch die Notfallbehandlung bei Herzinfarkten rund um die Uhr durch zwei hochmoderne Herzkatheterlabore sowie in Kooperation die neue Option von Herzklappen-Eingriffen, die Reparatur von zu engen oder undichten Herzklappen“, so der neue Chefarzt.
Zur Person
Seit seinem Studium ist Professor Becker mit der Euregio verbunden. Der in Krefeld geborene Arzt studierte an der RWTH Aachen Medizin. Seine Assistenzarztzeit begann er im Jahr 2000 im St. Antonius Hospital in Eschweiler unter Professor Schuster und wechselte 2004 in die Abteilung für Kardiologie, Pulmologie und Angiologie des Uniklinikums in Aachen, zunächst unter Professor Hanrath, später unter Professor Kelm. Dort wurde er – seit 2010 als Oberarzt unter Professor Marx – breit internistisch und kardiologisch ausgebildet und erhielt 2014 für seine wissenschaftlichen Arbeiten zum Thema „Herzultraschall“ die Professur für Kardiologie.